Остра миелоидна левкемия
Ако току що сте научили, че имате или може би имате левкемия, е нормално да се чувствате шокирани и объркани. В текста по-долу може да намерите информация за някои основни понятия, които могат да ви помогнат да научите повече за острата миелоидна левкемия.
Информацията, която ще прочетете не представлява медицински съвети или препоръки и по никакъв начин не замества консултацията и предписанията на лекуващия лекар.
За да разберете какво представлява ОМЛ (остра миелоидна левкемия), първо трябва да научите повече за кръвта. Кръвта е една от течностите в тялото. Състои се от кръвни клетки, които се движат свободно в плазмата. Плазмата е съставена предимно от вода
Кръвни клетки
Има три основни вида кръвни клетки – червените кръвни клетки (еритроцити), бели кръвни клетки (левкоцити) и кръвните плочици (тромбоцити).
Кръвните клетки имат важни функции. Червените кръвни клетки пренасят кислород в цялото тяло. Белите кръвни клетки помагат в борбата с микроорганизмите. Тромбоцитите контролират кървенето.
Кръвните Ви клетки не са вечни. Много от тях имат кратък живот. Така в тялото Ви през цялото време настъпва подмяна на кръвните клетки.
Образуване на кръвните клетки
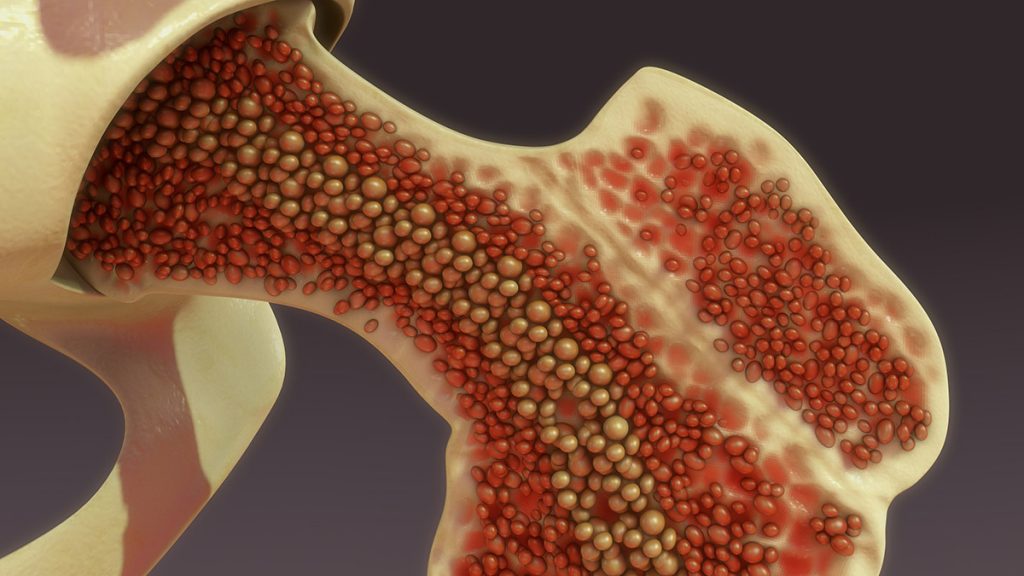
Повечето кръвни клетки се образуват в костния мозък. Костният мозък е подобна на гъба тъкан, която се намира във вътрешността на повечето кости.
В костния Ви мозък има кръвообразуващи клетки. Костномозъчните стволови клетки са клетките, от които произлизат всички кръвни клетки. Те се наричат също хемопоетични стволови клетки. Както е показано на Фигура 2, от тях започва родословното дърво на кръвните клетки.
Стволовите клетки могат да създават точни свои копия. Те също произвеждат постоянно нови
клетки, които се променят, така че все повече да се доближат до зрелите кръвните клетки. Тези клетки се наричат клетки-предшественици. В сравнение със стволовите клетки, клетките-предшественици се превръщат в точно определен вид кръвни клетки.
Съществуват два вида кръвни клетки-предшественици. Лимфоидните клетки-предшественици дават началото на един от клоновете на родословното дърво. Миелоидните клетки-предшественици дават началото на друг клон. От клетките-предшественици се формират бластните клетки. Това са много млади кръвни клетки, които не могат да функционират като зрелите кръвни клетки.
В края на лимфоидния клон се намира вид бели кръвни клетки, наречени лимфоцити. Има три вида лимфоцити. Това са NK клетките, В-клетките и Т-клетките. Лимфоцитите се освобождават от костния мозък в кръвта.
В края на миелоидния клон се намират белите кръвни клетки, червените кръвни клетки и тромбоцитите. Тези бели кръвни клетки се наричат гранулоцити. Гранулоцитите включват неутрофили, еозинофили и базофили. Червените кръвни клетки, тромбоцитите и гранулоцитите се освобождават от костния мозък в кръвта.
Костен мозък
Костният мозък е подобна на гъба тъкан, която се намира във вътрешността на повечето кости. Повечето кръвни клетки се образуват в костния мозък.
Кръвни клетки
Костномозъчните стволови клетки са клетките, от които се образуват всички кръвни клетки. Те произвеждат два вида клетки-предшественици. Лимфоидните клетки-предшественици се превръщат в бели кръвни клетки, наречени лимфоцити. Миелоидните клетки-предшественици се превръщат в червени кръвни клетки, тромбоцити и бели кръвни клетки, наречени гранулоцити.
Болест на клетките
Тялото Ви е изградено от трилиони клетки. Ракът е заболяване на клетките. Всеки вид рак е кръстен на вида клетки, от който произлиза. Левкемията представлява рак на кръвните клетки.
ОМЛ е рак на кръвните клетки, произлизащи от миелоидния предшественик. Настъпилите промени в тези клетки възпрепятстват превръщането на миелоидните бласти в зрели кръвни клетки. В резултат на това се получава натрупване на бласти в костния мозък и в кръвта. Това от своя страна води до твърде малък брой на червените кръвни клетки, тромбоцити и гранулоцити.
Абнормни промени в клетки
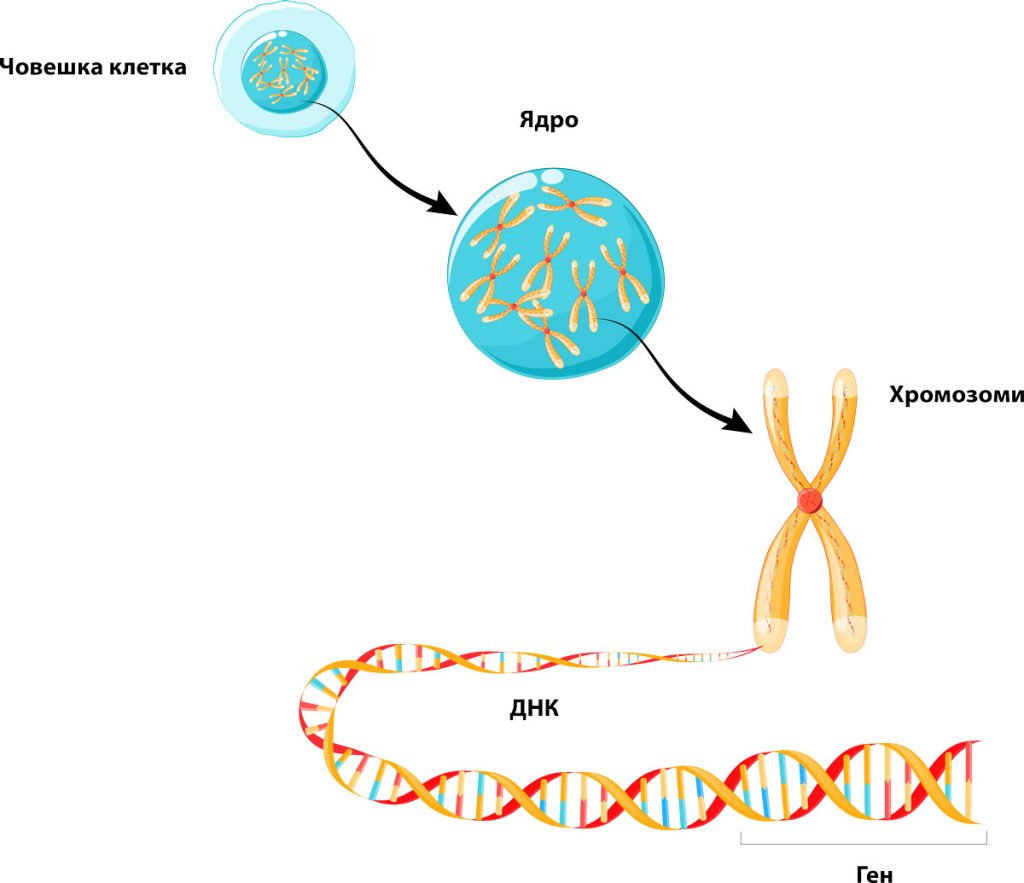
Клетките имат контролен център, наречен ядро. Ядрото съдържа хромозоми, които са дълги вериги от ДНК (дезоксирибонуклеинова киселина), плътно обвити около протеини. Вижте Фигура 1. В ДНК са кодирани инструкции за създаването на нови клетки и контрола на тяхната функция. Тези инструкции се наричат гени.
В гените на раковите клетки се наблюдават промени, наречени мутации. Мутациите са причината раковите клетки да не функционират като здравите клетки. Също така, мутациите са причината раковите клетки понякога да изглеждат много различно от от здравите клетки.
ОМЛ може да бъде причинена от два вида мутации. Единият вид мутации карат клетките да растат и да се делят когато това не е необходимо. Вторият вид мутации възпрепятстват превръщането на клетките в зрели кръвни клетки.
Опасността левкемия
Левкемията води до липса на здрави зрели. Без достатъчно зрели кръвни клетки могат да възникнат различни здравословни проблеми. Някои от тях могат да са особено тежки.
Ниският брой на червените кръвни клетки се нарича анемия. В резултат на развитието на анемия може да се чувствате уморени и да изглеждате бледи. Може да имате също и главоболие и проблеми с дишането.
Недостатъчният брой тромбоцити може да доведе до кървене. Може да получите кървене от носа, венците Ви да кървят лесно или по кожата Ви да се образуват синини. Ако имате менструация, може да получите силно кървене. Кървенето при напреднала ОМЛ може да бъде дори фатално.
При твърде малко бели кръвни клетки е възможно да боледувате често. Инфекциите могат да бъдат леки или тежки. Може да имате повишена температура. Инфекциите при напреднала ОМЛ могат да бъдат дори фатални.
Генетичен материал в клетките
Клетка
Повечето човешки клетки съдържат в себе си информация – план, наречен „план на живота“. Той представлява план за това как са създадени и работят телата ни. Той се намира в хромозомите. Хромозомите са дълги нишки от ДНК, които са плътно обвити около белтъци. Гените са малки малки частици ДНК. Хората имат около 20 000 до 25 000 гена.
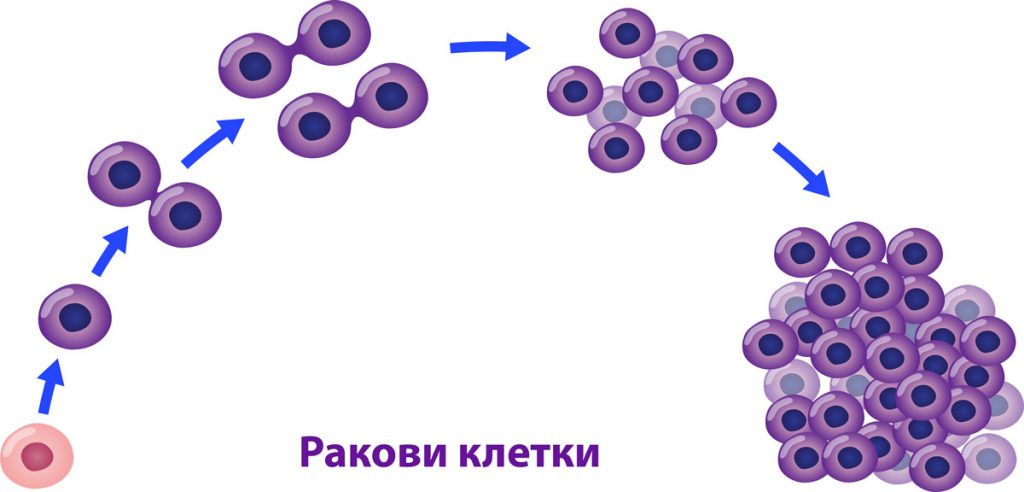
Нормален клетъчен растеж спрямо раков клетъчен растеж
Нормалните клетки увеличават броя си, когато това е необходимо и умират, когато са остарели или увредени. За разлика от тях, левкемичните клетки произвеждат бързо много нови клетки и живеят по-дълго поради промените в гените им.
ОМЛ обикновено не се разпространява извън кръвта. Тя навлиза в обвивките на гръбначния или главния мозък при по-малко от 3 на всеки 100 души. Той се разпространява в други органи при около 1 на 100 души. Извън кръвта бластите могат да изтласкат здравите клетки и да доведат до органна недостатъчност.
Медицинска история
Лекарят ще попита за всички Ваши здравословни проблеми и тяхното лечение в рамките на целия Ви живот. Бъдете подготвен да разкажете какви болести и травми сте имали. Ще бъдете попитани и за наличието на свързани със здравето Ви състояния и симптоми. Може да бъде полезно да направите списък със старите и нови лекарства, които приемате.
Някои видове рак и други здравословни състояния се предават в семейството. Поради това Вашият лекар ще попита за медицинската история на близките Ви кръвни роднини. Това включва Вашите братя и сестри, родители и баби и дядовци. Имайте готовност да кажете кой от какви заболявания и на каква възраст е боледувал.
Медицинската история е необходима за диагностиката и планиране на лечението. Вижте по-долу в текста за пълния списък на необходимите грижи, които се препоръчват преди започване на лечението.
По време на прегледа Вашият лекар ще преслуша белите дробове, сърцето и корема Ви. Лекарят ще прегледа цялото Ви тяло. Това се налага, за да се прецени дали органите са с нормални размери, дали са меки или твърди и дали са болезнени при докосване.
Изследвания за остра левкемия
Наименование на изследването |
• Медицинска история |
• Физикален преглед |
• ПКК с диференциално броене |
• Разширен метаболитен панел ◦ ЛДХ |
• Протромбиново време |
• Парциално тромбопластиново време |
• Фибриноген |
• Аспирация и биопсия на костен мозък |
• Имунофенотипизиране |
• Цитохимично изследване |
• Цитогенетично изследване на кариотипа ± FISH |
• Молекулярно изследване |
• HLA типизиране |
• КТ на мозъка при съмнение за кървене |
• ЯМР с контраст на мозъка при съмнение за оток |
• Лумбална пункция при наличие на симптоми |
• При необходимост ехокардиография или MUGA |
Кръвни изследвания
Кръвните изследвания могат да бъдат от полза за диагностициране на ОМЛ. Те могат да помогнат за откриването и на други заболявания. За провеждане на кръвно изследване е необходима проба от кръвта Ви. кръвните проби се вземат чрез изтегляне на кръв.
Вземане на кръв
При някои кръвни изследвания се изисква да не сте приемали храна и вода няколко часа преди изследването. Вашият лекар ще Ви каже дали можете да се храните или да пиете течности преди назначеното изследване. Кръвните проби ще бъдат изследвани от лекар. Патологът е лекар, който е експерт в изследването на клетките за наличие на болест.
ПКК с диференциално броене
С ПКК (пълна кръвна картина) се определят съставките на кръвта. Това е ключово изследване за определяне цялостното Ви здравословно състояние. Резултатите показват броя на белите кръвни клетки, червените кръвни клетки и тромбоцитите. ОМЛ е свързана с наличието на нисък брой здрави кръвни клетки.
Има няколко вида бели кръвни клетки. С диференциалното броене се определя броя на всеки вид клетки и съотношението между тях. С това изследване може да се установи голям брой бласти в кръвта.
Разширен метаболитен панел
В кръвта Ви се отделят различни химични съединения от черния дроб, костите и други органи. Разширеният метаболитен панел най-често включва изследване на около 14 показателя. Ниските или високите им нива могат да бъдат причинени от рак или други здравословни проблеми. Някои от тези съединения са:
LDH
ЛДХ (лактат дехидрогеназа) е протеин, който се намира в повечето клетки. При смъртта си клетките освобождават LDH в кръвта. Бързо растящите клетки също освобождават LDH. Високите нива може да са белег на ОМЛ и да са свързани с прогнозата й
Пикочна киселина
Пикочната киселина се освобождава от клетките при разпада на ДНК. Твърде високото ниво на пикочна киселина в организма се нарича хиперурикемия. При ОМЛ може да се дължи на бързия кръговрат на белите кръвни клетки. Препоръчва се изследване на пикочната киселина за оценка на прогнозата на ОМЛ.
Изследвания на кръвосъсирването
Вашето тяло спира кървенето като превръща кръвта в гелообразна форма. Тази кръв оформя твърда маса, наречена кръвен съсирек. Протеините, наречени коагулационни фактори, са необходими за съсирването. Те се произвеждат от черния дроб.
Нарушаването на процеса на кръвосъсирване е често срещано при левкемия. В резултат на това може да имате кървене и синини. Има три изследвания, с които се оценява кръвосъсирването.
Изследване на костен мозък
За диагностициране на ОМЛ се изследва проба от костен мозък. Резултатите от изследването ще бъдат използвани за потвърждаване на заболяването. Изследването на костен мозък може да се проведе и по време на лечението, за да се оценят резултатите от него.
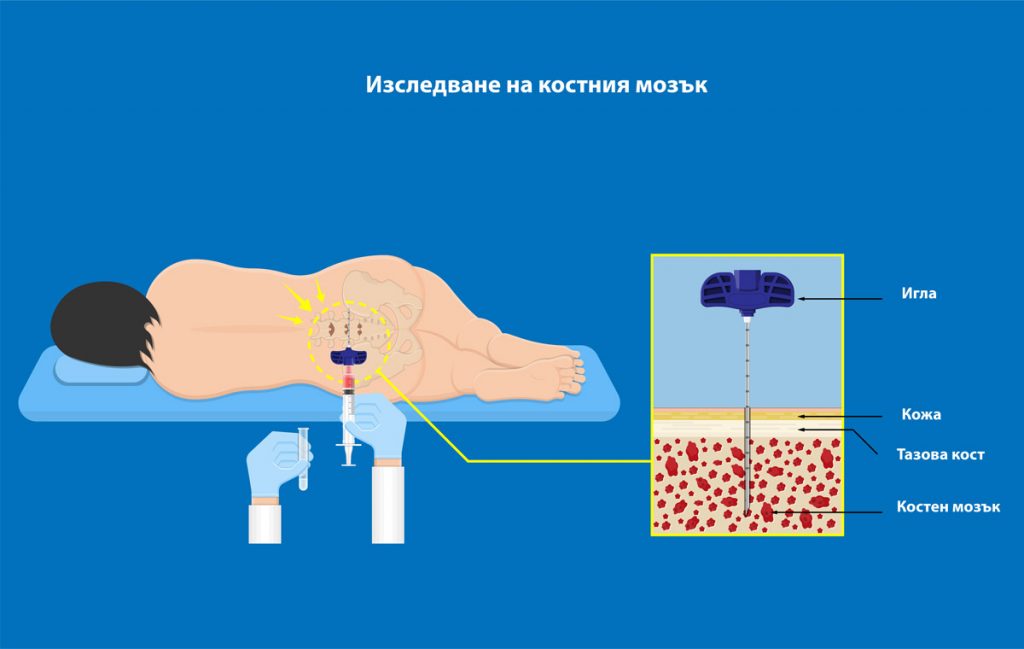
Аспирация и биопсия
Изследването на костен мозък включва две процедури. Те могат да бъдат извършени едновременно. Обикновено се използва материал от задната половина на тазовата Ви кост. Може преди това да Ви бъде дадено хапче, което да Ви помогне да се отпуснете.
Най-често ще бъдете поставен да легнете на една страна. Някои хора лежат по корем. Вашият лекар първо ще почисти и обезболи кожата Ви, външната повърхност на костта Ви също ще бъде обезболена.
При провеждането на аспирация през кожата Ви ще бъде вкарана куха игла и ще бъде натисната до костта. След това ще се изтегли малко количество течен костен мозък в спринцовка. При биопсията в костта Ви ще бъде поставена по-широка игла и със завъртане че се получи проба от сърцевината на костта. Може да чувствате болка в костта по време и няколко дни след процедурите. По кожата Ви може да се получат синини.
Цитохимично изследване
С това изследване се определя вида на протеините в клетките. Клетките в пробата Ви костен мозък ще бъдат оцветени. След това оцветените клетки ще бъдат изследвани под микроскоп. Оцветяването ще покаже дали има протеини на миелоидни клетки..
Имунофенотипизиране
Това изследване се използва за определяне на клетъчния тип. С него се откриват повърхностни протеини по клетките. Тези протеини отличават левкемичните клетки от нормалните. Повърхностните протеини често са прицелно място за лечение. Могат да бъдат изследвани по два начина.
Имунохистохимия
Методът IHC (имунохистохимия) включва добавянето на химичен маркер към клетките. След това клетките се изследват с помощта на микроскоп.
Флоуцитометрия
Методът включва добавяне на чувствително на светлина багрило към клетките. След това оцветените клетки ще бъдат поставени в апарат. Апаратът отчита повърхностните протеини на хиляди клетки.
Цитогенетично изследване
Цитогенетиката изследва хромозомите. Хромозомите в клетките ОМЛ обикновено са абнормни. С това изследване се търсят някои често срещани дефекти. Резултатите помагат за потвърждаване на ОМЛ и за определяне на прогнозата. За планиране на лечението ще бъде определен и типа на ОМЛ.
Кариотип
Кариотипът представлява изображение на хромозомите в клетките. Получава се за около седмица. С него лекарите изследват дали всички 23 двойки хромозоми са налични. Те изследват и за липсващи парчета хромозоми.
FISH
Може да бъде използвана и FISH (флуоресцентна in situ хибридизация). Този метод включва специални цветни бои, наречени сонди, които се прикрепят към определени части на ДНК. След това лекарите могат да изследват за наличие на дефекти. Транслокацията представлява размяна на части между две хромозоми. Инверсията е размяна на части в рамките на една хромозома.
Молекулярно изследване
Молекулярното изследване включва изследване на гените или техните продукти (протеини). С него може да се открие наличието на слети гени (фузионни гени), получени чрез транслокации. Резултатите от изследването се използват за определяне на прогнозата на ОМЛ. Резултатите също могат да се използват за планиране на лечението. Ще бъдат изследвани много гени. Такива са FLT3, NPM1, CEBPA, IDH1, IDH2, TP53 и KIT.
Изследване на костен мозък
При изследването на костен мозък се получава проба от кост и костен мозък. Пробите се получават от задната част на тазобедрената кост.
Кариотип
Кариотипът е изображение на хромозомите в клетките. То показва наличието на абнормни промени в хромозомите.
PCR
PCR (полимеразна верижна реакция) е изследване, с което се оценяват гените. В основата му е процес, с който се създават милиони копия на части от ДНК. PCR е много чувствителен метод. Може да открие една левкемична клетка сред повече от 100 000 клетки.
HLA типизиране
HLA (човешки левкоцитни антигени) са протеини, намиращи се на повърхността на повечето клетки. Те са маркерите на Вашите клетки. Те позволяват на тялото Ви да различава собствените си от чуждите клетки.
HLA не се различават в клетките на един и същи човек. С други думи, всичките Ви клетки имат един и същ набор от HLA. Наборът от HLA на всеки човек се нарича HLA тип или тъканен тип.
С HLA типизирането се определя HLA типа на човек. Този тест е необходим, в случаите когато трансплантацията на кръвни стволови клетки от донор може да бъде възможно лечение. При това ще бъдат изследвани кръвни проби от Вас и от членовете на Вашето семейство.
Левкемията може да се разпространи и извън кръвта. Рядко се разпространява в обвивките на главния и гръбначния мозък. Може да се разпространи в органите, които се борят с болестта, наречени лимфни възли. Може да се разпространи и в черния дроб, далака и кожата.
Чрез образните изследвания се получават изображения на вътрешните Ви органи. Те могат да покажат къде се е разпространила левкемията. Те също могат да покажат ако има инфекция или кървене. Тези здравословни проблеми могат да повлияят на лечението Ви.
Вашият лекар ще Ви каже как да се подготвите за тези изследвания. Може да се наложи да спрете приема на някои лекарства. Може да се наложи да спрете да приемате храна и течности няколко часа преди сканирането. Кажете на лекарите си ако не се чувствате добре когато сте в тесни пространства. Може да Ви бъде дадено хапче, което да Ви помогне да се отпуснете.
При някои образни изследвания се използва контрастно вещество. Това е багрило, което подобрява качеството на изображенията. Кажете на Вашия лекар, ако в миналото сте имали проблеми при приложение на контрастни вещества.
Рентгенологът е лекарят, който е експерт в интерпретирането на изображенията. Той или тя ще предаде резултатите от изследването на Вашия лекар.
КТ на главен мозък
С КТ (компютърна томография) се получават множество изображения на различни части от тялото Ви с помощта на рентгенови лъчи. С помощта на компютър тези рентгеновите лъчи се комбинират и се създава подробен образ на изследваната област. КТ на мозъка се използва за оценка за наличие на кървене. Не трябва да се използва контрастно вещество.
По време на сканирането Вие ще бъдете поставени да лежите на плоскост, която ще се плъзне към вътрешността на машината. Докато машината прави снимки, можете да чуете бръмчащи, щракащи или пукащи звуци.
По време на изследването ще бъдете оставени сами в стаята. В съседната стая стая ще бъде лаборантът, който управлява машината. Той или тя ще може да Ви вижда, чува и да говори с Вас по всяко време.
ПЕТ/КТ
Понякога КТ се комбинира с ПЕТ (позитронно-емисионна томография). Това комбинирано изследване се нарича ПЕТ/КТ сканиране. Може да се направи с една или две машини в зависимост от онкологичния център. Използва се за откриване разпространението на левкемията в органите.
При ПЕТ е необходимо инжектиране на радиоизотоп в кръвта. Раковите клетки абсорбират повече радиоизотоп, отколкото здравите клетки. Така те изглеждат по-ярки на снимките. С ПЕТ може да се открият дори малки количества ракови клетки.
Изследване на гръбначномозъчна течност
Левкемичните клетки в гръбначномозъчна течност могат да причинят симптоми или такива да липсват. За да се потвърди наличието им е необходимо да бъде получена и изследвана проба от тази течност. Лумбална пункция е процедурата, чрез която се получава гръбначномозъчната течност. Нарича се още спинална пункция. Лумбалната пункция може да се използва и за инжектиране на противоракови лекарства в гръбначномозъчната течност.
По време на лумбалната пункция ще бъдете поставени в легнало или седнало положение върху масата за изследване. Ако лежите, коленете Ви трябва бъдат прибрани близо до гърдите Ви. Ако седите, трябва да се наведете леко напред и надолу към коленете.
Долната част на гърба Ви над гръбначния Ви стълб ще бъде обезболена. След това ще бъде поставена тънка игла между костите на гръбначния стълб. Може да усетете известен натиск. Получената течна проба ще бъде изпратена след това в лаборатория за изследване.
Изследване на сърцето
За да планира лечението Ви, може да се наложи Вашият лекар да изследва способността на сърцето ви да изпомпва кръв. Може да Ви бъде проведено едно от двете описани по-долу изследвания.
Ехокардиография
При това изследване се използват звукови вълни за създаване на изображенията. По време на изследването ще бъдете поставени в легнало положение. На гърдите Ви ще бъдат поставени малки лепенки, които да проследяват сърдечната Ви дейност. След това лекарят ще започне да движи устройство, наречено трансдюсер, на върха на който е поставен гел, върху гръдния Ви кош. На екрана ще се види изображение на биещото Ви сърце. Снимките ще бъдат записани за бъдещо разчитане.
MUGA
MUGA (радионуклидна ангиография) сканирането се използва също за изобразяване на сърцето Ви. Ще бъдат поставени лепенки на гърдите Ви, за да проследяват ударите на сърцето Ви. След това ще бъде инжектиран радиоизотоп във вената Ви. Изображенията на сърцето Ви се получават с помощта на специална камера. Те показват радиацията, която се отделя от радиоизотопа.
ОПЛ (остра промиелоцитна левкемия)
ОПЛ (остра промиелоцитна левкемия) е рядък вид ОМЛ. Около 10 от всеки 100 души с ОМЛ имат ОПЛ. Без лечение може да настъпи бързо влошаване на ОПЛ. С лечението би могло да се постигне излекуване на ОПЛ с по-голяма вероятност отколкото при другите видове ОМЛ.
Диагноза
Отличителният белег на ОПЛ е транслокацията между хромозоми 15 и 17. Тази транслокация се обозначава като t(15; 17). При това се образуват два фузионни гена. Тези гени се наричат PML-RARA и RARA-PML. Ще бъдете лекувани за ОПЛ при наличие на гена PML-RARA.
ОПЛ може да причини кървене, което да бъде фатално. Ако Вашият лекар се съмнява, че може да имате ОПЛ трябва да започнете да приемате ретиноева киселина ретиноид (ATRA) веднага. Тя може да спре кървенето. Ако впоследствие не се потвърди ОПЛ, спрете приема й.
Рядко се установява причината, довела до развитието на ОПЛ. Понякога може да възникне и без причина. Друг път се причинява от лечение на друг вид рак.
Фази на лечение
Лечението на ОПЛ може да продължи години. Включва няколко фази. Следва кратко описание на тези фази.
Индукция
Това е първата фаза на лечение. С нея се цели да се намали броят на бластите. Резултатите ще бъдат оценени след 4 до 6 седмици лечение.
Индукцията често води до голям спад в броя на бластите. Това се нарича пълен морфологичен отговор. Отличителният белег t(15; 17) често вече липсва. Това се нарича пълен цитогенетичен отговор.
След постигане на тези отговори е вероятно да последва пълен молекулярен отговор. Този отговор се определя като отсъствие на гена PML-RARA. Често е необходимо продължително лечение за постигане на молекулярен отговор. Отсъствието на всички признаци и симптоми на болестта се нарича пълна ремисия.
Възможности за лечение
Не всички хора с ОПЛ получават едно и също лечение. Възможностите за лечение се определят от много фактори. Един от тези фактори е лошата прогноза, като например вероятността за фатално кървене.
Лекарите планират лечението на ОПЛ според това в коя рискова група се намирате. Тези рискови групи се основават на броя на белите кръвни клетки при поставяне на диагнозата. Групата с нисък риск се определя от брой на белите клетки от 10 000 mcL или по-малко. Групата с висок риск се определя като брой по-голям от 10 000 mcL.
Някои лечения са еднакви и за двете рискови групи. Дозата или схемата на приложение на тези лечения обаче могат да се различават. Попитайте Вашия лекар за подробности за Вашето лечение. Каква е дозата? Колко често се прилага лечението? Колко цикъла на лечение са необходими?
ATRA
И за двете рискови групи, всички възможни лечения включват ATRA (транс-ретиноева киселина). Това лекарство се нарича още ретиноид. Известно е най-вече като лечение на акне. Въпреки това, може също така да лекува и някои видове рак. Ретиноевата киселина помага на бластите при ОПЛ да узреят и да се превърнат в здравите клетки.
Ретиноидът е ефективен за лечение на ОПЛ. Със самостоятелното му приложение може да се постигне пълен отговор при повечето хора. Този отговор обаче е краткотраен. За постигане на по-добри резултати трябва да се добави и друга терапия.
Ретиноидът се приема под формата на хапчета. Дневната доза е 45 mg/m2. Децата и тийнейджърите могат да приемат по-ниска доза от 25 mg/m2
Лечение на групите с нисък риск
Предпочитани възможности
Индукция | Консолидация | |
• ATRA + арсениев триоксид |
| • ATRA + арсениев триоксид |
Други възможности
Индукция | Консолидация | |
• ATRA + идарубицин |
| • ATRA + идарубицин, след което • ATRA + митоксантрон, след което • ATRA + идарубицин |
• ATRA + по-висока дози арсениев триоксид |
| • ATRA + висока дози арсениев триоксид |
Лечение на групите с висок риск без сърдечни заболявания
Предпочитани възможности
Индукция | Консолидация | |
• ATRA + идарубицин + арсениев триоксид |
| • ATRA + арсениев триоксид |
• ATRA + арсениев триоксид + гемтузумаб |
| • ATRA + арсениев триоксид или • Гемтузумаб |
• ATRA + висока дози арсениев триоксид + гемтузумаб |
| • ATRA + висока дози арсениев триоксид или • гемтузумаб |
Други възможности
Индукция | Консолидация | |
• ATRA + даунорубицин + цитарабин |
| • Арсениев триоксид, след което • ATRA + даунорубицин |
• ATRA + висока доза даунорубицин + цитарабин |
| • Високи дози даунорубицин + цитарабин, след което • Цитарабин + даунорубицин + интратекална химиотерапия |
• ATRA + идарубицин |
| • ATRA + идарубицин и цитарабин, след което • ATRA + митоксантрон, след което • ATRA + идарубицин + цитарабин |
Лечение на групите с висок риск със сърдечни заболявания
Индукция | Консолидация | |
• ATRA + арсениев триоксид + гемтузумаб |
| • ATRA + арсениев триоксид или • Гемтузумаб |
• ATRA + висока дози арсениев триоксид + гемтузумаб |
| • ATRA + висока дози арсениев триоксид или • Гемтузумаб |
• ATRA + гемтузумаб |
| • ATRA + гемтузумаб |
Лечение на рецидивите
Време на рецидива | Предходно лечение | Какви са възможностите? |
• По-малко от 6 месеца от предишното лечение | • ATRA + арсениев триоксид | • Антрациклин-съдържащо лечение |
• ATRA + (идарубицин или даунорубицин) | • ATRA + арсениев триоксид ± | |
• 6 месеца или повече от предишното лечение | • ATRA + арсениев триоксид | • ATRA + гемтузумаб |
• По всяко време | • Не е приеман арсениев триоксид | • ATRA + арсениев триоксид ± гемтузумаб |
Арсениев триоксид
Арсениев триоксид (арсенов триоксид, ATO) причинява смъртта на ОПЛ клетките. Добавянето му към ATRA подобрява прогнозата, тъй като се унищожават повече левкемични клетки. Рецидив настъпва при по-малко хора.
Търговското име на Арсенът е Trisenox®. Инжектира се бавно венозно. Стандартната доза е 0,15 mg/kg. Възможно е и прилагането на по-високи дози на по-големи интервали. Понякога арсенът се приема всеки ден. При други схеми се прилага само в някои дни от лечебния цикъл.
Химиотерапия
Химиотерапията включва лекарства, които нарушават жизнения цикъл на раковите клетки. По този начин раковите клетки не увеличават броя си. Видовете химиотерапия се различават по механизма си на действие.
Антрациклините увреждат и нарушават образуването на ДНК. Тези лекарства включват даунорубицин (Cerubidine®) и идарубицин (Zavedos®). Комбинацията на ATRA с идарубицин се нарича AIDA.
Антиметаболитите предотвратяват използването на „градивните елементи“ на ДНК.
Цитарабин понякога се прилага с ATRA и антрациклин.
В повечето изпитвания се изследват ефектите на ATRA с антрациклини. Пълен отговор се постига при повечето хора след индукция. След консолидацията повечето хора постигат молекулярен отговор.
Химиотерапията най-често се инжектира с игла бавно във вената. Интратекалната химиотерапия се инжектира в гръбначномозъчната течност. Химиотерапията се прилага в цикли, при което се редуват дни на лечение с дни на почивка. Дозата се различава при различните хора.
Гемтузумаб
Гемтузумаб ozogamicin (или GO) е вид прицелно лечение. Той се свързва с един протеин на клетъчната повърхност, наречен CD33, след което навлиза в клетката. След като влезе вътре, се освобождава химиотерапевтика. Много от бластите имат CD33 протеини. Зрелите кръвни клетки нямат CD33 и не се засягат.
Търговското име Гемтузумаб е Mylotarg™. Инжектира се бавно с игла във вената. Дозата не е еднаква за всички. Гембтузумаб се прилага в цикли, при което се редуват дни на лечение с дни на почивка.
Трансплантация на стволови клетки
Това лечение се нарича още трансплантация на хемопоетични клетки. При него се заместват увредените или унищожени стволови клетки със здрави стволови клетки. Здравите стволови клетки образуват нови мозъчни и кръвни клетки. Трансплантацията понякога е опция след прилагане на лечение за рецидив на болестта.
Автоложната трансплантация може да бъде възможност след втори отговор. Това лечение се нарича също HDT/ASCR (високодозова терапия с автоложна костномозъчна трансплантация).Първо молекулярен ще бъдат премахнати Вашите здрави стволови клетки. След това ще получите лечение за унищожаване на костномозъчните клетки. Накрая Вашите здрави стволови клетки ще бъдат върнати обратно, за да „спасят“ костния Ви мозък.
При алогенната трансплантация се използват здрави стволови клетки от донор. Представлява възможност в случаите, в които не е постигнат молекулярен отговор.Първо ще получите лечение за унищожаване на клетките в костния Ви мозък. След това ще получите донорски клетки. Тези клетки ще образуват нов, здрав костен мозък. Те ще атакуват също и бластите, които не са били унищожени с предходното лечение.
Лечение при Не-ОПЛ ОМЛ
ОМЛ има много подтипове. Повечето хора с левкемия нямат ОПЛ. В миналото всички не-ОПЛ подтипове са били лекувани по един и същи начин. С натрупването на нови знания се подобрява и лечението, което сега е прицелно за отделните подтипове.
Възможности за лечение
Ходът на ОМЛ често се различава между по-възрастните и по-младите хора. По-възрастните хора често имат повече здравословни проблеми. По този начин лечението се определя и от възрастта, заедно с другите фактори. Тези други фактори включват общото здравословно състояние и фазата на лечение.
Въз основа на резултатите от изследванията е определена границата от 60 години, според която се преценяват възможностите за лечение.
Попитайте Вашия лекар за подробности за Вашето лечение. Каква е дозата? Колко често се прилага лечението? Колко цикъла на лечение са необходими?
Клинично изпитване
Клиничното изпитване е вид научно проучване, в което се изпитва нов вид изследване или терапия при хора. То позволява на хората достъп до здравни грижи, които иначе те обикновено не могат да получат. Посъветвайте се с Вашия лекуващ лекар дали има активно клинично изпитване, към което можете да се присъедините. Това може да бъде възможност във всяка фаза на лечение.
Химиотерапия
Химиотерапията (наричана още “химия”) включва лекарства, които нарушават жизнения цикъл на раковите клетки. По този начин раковите клетки не увеличават броя си. Химиотерапията обаче унищожава и някои здрави клетки. Видовете химиотерапия се различават по механизма си на действие.
Цитарабин
Антиметаболитите предотвратяват използването на „градивните елементи“ на ДНК. Цитарабин е антиметаболит. Той е включен в най-често използваните схеми на лечение.
Търговското име на Цитарабин е Cytosar-U®. Най-често се прилага като 24-часова инжекция за 7 дни. Стандартната доза е 100–200 mg/m2. Средната доза варира от 1 g/m2 до малко под 2 g/ m2. Високата доза е 2 g/m2 или повече. Високите дози може да са възможност, ако сте по-млади от 60 години.
Понякога се използва ниска доза цитарабин. Това е възможност ако сте по-възрастни и слаби. Ниска доза от 20 mg може да се инжектира подкожно. За получаване на резултати може да са необходими 3 до 4 месеца.
Цитарабин може да се прилага за лечение и при наличие на бласти в гръбначномозъчната течност. В този случай се инжектира в нея.
Кладрибин и флударабин
Тези лекарства са също антиметаболити. Те са част от някои схеми, включващи цитарабин. Тези схеми могат да бъдат възможност за индукция при хора под 60 години. Те могат също да бъдат опция в случаите на неефективна индукция или при рецидив на левкемията.
Търговското име на кладрибин е Leustatin®, а на флударабин – Fludara®. И двете се прилагат като бавна инжекция във вената. И двете лекарства се прилагат в цикли, при което се редуват дни на лечение с дни на почивка.
Метотрексат
Метотрексат е антиметаболит. Може да се прилага за лечение при наличие на бласти в гръбначномозъчната течност. Инжектира се в нея.
Даунорубицин, идарубицин и митоксантрон
Тези лекарства са антрациклини. Антрациклините увреждат и нарушават образуването на ДНК. Те се използват заедно с други лекарства.
Тези лекарства могат да причинят сърдечни проблеми. Може да не е възможно приложението им при Вас. Прилаганата доза зависи от множество фактори. Количеството от тези лекарства, което можете да получите през живота си е ограничено.
Схемата „7 + 3″ е стандарт за лечение от десетилетия. Това лечение се състои от 7 дни лечение с с цитарабин и 3 дни с даунорубицин или идарубицин. Използва се за индукция.
Търговското име на Даунорубицин е Cerubidine®. Инжектира се бавно във вената. В зависимост от дозата може да отнеме минути или часове. Прилага се за 3 дни в рамките на лечебния цикъл.
Търговското име на идарубицин е Zavedos. Бавно се инжектира във вената за 10 до 15 минути. Прилага се за 3 дни в рамките на лечебния цикъл.
Търговското име на Митоксантрон е Novantrone®. Бавно се инжектира във вената за около 30 минути. Броят на лечебните дни в рамките на цикъла е различен в зависимост от схемата.
Липозоми с цитарабин и даунорубицин
Това е лекарство, състоящо се от два медикамента, разположено в структура, наречена липозом. Липозомата навлиза и остава в костния мозък. След това навлиза в левкемичните клетки с по-голяма вероятност, отколкото в здравите клетки. Веднъж попаднали вътре в клетките липозомите отделят лекарствата.
Липозомите с цитарабин и даунорубицин могат да бъдат по-добри от стандартната химиотерапия в определени случаи. За да сте подходящ за лечение трябва да имате ОМЛ свързана или с предишно лечение, или с МДС. Ако сте по-млади от 60 години, не трябва да имате ОМЛ с CBF (core-binding factor.). Ако сте на 60 или повече години, левкемичните клетки трябва да имат маркери за висок риск.
Липозомите с цитарабин и даунорубицин се продават като Vyxeos™. Инжектират се бавно във вената за над 90 минути. Прилагат се в цикли, при което се редуват дни на лечение с дни на почивка. При провеждане на индукция вероятно ще се наложи да останете в болницата целия цикъл или поне за част от него.
Етопозид
Топоизомеразата е протеин, който разрушава структурата на ДНК. Има два вида от този протеин. Етопозид фосфат блокира действието на тип II. Това води до увреждане на ДНК и клетъчна смърт.
Етопозид може да бъде възможност за индукция при наличие на сърдечни проблеми. Може да се използва вместо антрациклини заедно със съдържащо цитарабин лечение.
Може да бъде възможност и при липса на ефект от индукцията или рецидив на левкемията. Прилага се заедно с цитарабин. Може да се добави и митоксантрон.
Търговското име на етопозид е Etoposide®. Бавно се инжектира във вената за около час. Прилага се в цикли, при което се редуват дни на лечение с дни на почивка.
ВАЖНО! Информацията за лекарственото лечение е адаптирана по NCCN Patient Guideline “Acute Myeloid Leukemia ” v.2018.
Някои от терапиите може да не са налични в България.
Трансплантация на стволови клетки
Това лечение се нарича още трансплантация на хемопоетични клетки. С нея се заместват увредените или унищожени стволови клетки със здрави стволови клетки. Алогенната трансплантация използва здрави стволови клетки от донор. Донорът може да бъде Ваш роднина или да нямате родствена връзка.
Трансплантацията от донор не се използва за индукция. Това е възможност само за консолидация. Понякога се използва и за лечение на рецидив.
Преди трансплантацията ще получите лечение, което унищожава клетките на костния мозък. Унищожаването на тези клетки ще освободи място за донорските клетки. Това лечение ще отслаби също имунната Ви система, така че тялото Ви да не реагира срещу клетките на донора.
Лечението преди трансплантацията може да се състои от множество химиотерапевтични лекарства. Понякога се състои от комбинация на химиотерапия с лъчетерапия. Лечението с ниска интензивност включва ниски дози силна химиотерапия или лекарства с ниска интензивност.
След като клетките на костния Ви мозък бъдат унищожени ще получите донорските клетки. Тези клетки ще образуват нов костен мозък със здрави клетки. Те също ще атакуват и бластите, които не са били унищожени с предишното лечение.
Информацията е адаптирана по NCCN Patient Guideline “ Acute Myeloid Leukemia ” v.2018.
Текстът е прегледан от д-р Доротея Тодориева, хематолог в УМБАЛ „д-р Георги Странски“, гр. Плевен
Информацията е адаптирана по NCCN Patient Guideline “ Acute Myeloid Leukemia ” v.2018.
Текстът е прегледан от д-р Доротея Тодориева, хематолог в УМБАЛ „д-р Георги Странски“, гр. Плевен